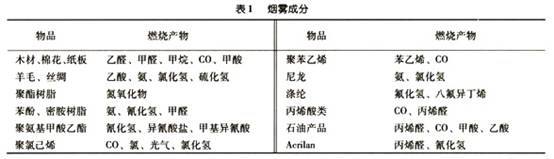
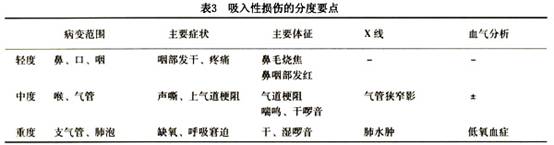
 ��������
��������
�������ƣ����������˳������ľֲ������⣬����Ѹ��Ӱ��������ܣ�����������������˥�ߡ�
1.��������
(1)ȱ������Ϣ�������������ֳ���Σ����ȱ����ȱ����ԭ����Ҫ���ֳ���������Ũ�Ƚ��ͺ�CO�ж���
�ٻ����ֳ�����ȼ�������˴���������������ҽ��ѧ����������ľм��ú��ȼ����������������Χ��14.5%��19.4%���ⶨ����ȼ��ʱ���������������ɽ�����10%��15%�������ɵʹ�5%��������������ͣ��ʱ��Խ�������������͵���Ũ�ȵĿ���Խ�࣬ȱ��Խ���ء���������ȱ��ʹ�������죬������������������������ʱ����������������������Ѫ֢����֯ȱ���������߿�Ѹ��������
��һ����̼(CO)�ж��������ֳ���COŨ�ȿɴ�1��10-6ppm��17000��10-6����ߡ��ܱջ����ֳ�CO��������������ʮ�����ڿ��Ż�������ģ��ɻ������Ż��ʵ���о��У�ȼ�պ�90s��������COŨ�ȼ���10000��10-6��180sʱΪ26000��10-6���ڴ˻���ͣ��2.5min������������������������������У�����CO�ж�(HbCO��50%)�ǻ����ֳ����˺�24h����������Ҫԭ��֮һ��
һ����̼(CO)��ɫ����ζ���̼��ԣ����ؽϿ����ᡣһ�����֯��ֱ���������ã�����Ҫ������������ʹ�������䡢�ͷź����þ������ϰ���������֯ϸ��ȱ������л�ϰ���CO��Hb��ϣ�Ӱ���������䡣CO�������ϸ����Hb��������ͬ�Ľ��λ�㣬��CO��Hb������������210��250������CO�ܾ����Ե���Hb�������HbCO������HbCO�Ľ����HbO2��3600�����Ӷ�ʹѪҺ�������������ϰ����ݹ��⣬�������ֻҪ��0.1%��CO��ѪҺ��HbCO�Ϳɴ�50%���������ʱ��ϳ����Ϳɵ����ض�CO�ж��������������ٽ�ˮƽ����Ũ��HbCOʱ��HbO2���٣�ѪҺ�����������ͣ�����������������ʧ����ʱ����ѹ�����������Ѫ���������͡�����HbCO�Ĵ��ڣ��Լ���ϸ�����ǽͽ��������2��3-DPG���ɼ��٣�ʹʣ���HbO2�����������ƣ�������֯�е��ͷ��������ͣ�������֯�����õ������١�
����CO����O2����������ϸ��ɫ������øϵͳ������ϸ��øϵͳ������������������ϸ��������CO��������������������������ף��������쵰�ס���������ø����������ø��ϸ��ɫ�صȣ�����ϸ��ɫ��P-450����������Ӧ������CO�뼡�쵰��ϣ��ɼ�����֯���������䣬�����ļ����ˣ�ʹ�ļ���Ѫ����������������
��CO�ж��⣬ȼ�������к����軯��������������Ҳ����
�軯���ж�������CO�ж�ͬʱ������CN-��ϸ������ʮ������ø������ø������ø���������ã����ƶ��ִ�л;����������Ҫ���������ữ������ϸ�������ϰ����Ӷ������������á�
(2)���������ˣ�һ����������������������Ҫ��������ѧ���ʵ�ֱ�����ˣ�����������¶ȳ���150�����������˿ڡ��ʺͺ����Ĥ��ʹ֮ˮ�ס���������ơ�ˮ�̷���ѭ�����ˡ����Խ��ʺ������ɻ����������˳̶ȣ�ˮ�������������ӳ���24h�ŷ��������������ʲ��������輻��������۴����Ĥ�����ɣ����ˮ�ײ���ʹ֮������������Χ�����ǻ���ˮ��ʱ����ͻ��ʹ�������������ڳ����ˣ���խ����8mm���ʹ������ȫ������һ��������ˮ���˺�4��5�����ʧ��
�������������⣬��ѧ����Ҳ��������������ˮ���Զ��������簱��HCl����������𤸽���Ĥ�����γɸ�ʴ���������ϸ��������ˮ�ף�Ҳ������㷺֧���ܾ��κ�֧������Һ��
(3)���������ˣ�����5%�����������ɸ����������������ڸ��ȿ������������ͣ�������Ѹ�ٷ����Թرյ�ԭ���������п�����1��m���¸��ȿ����ɽ��������������㷺���ˡ��������µ�������������Ҫ���������������£�������������ڸ��ȿ���4000������������Զ�˺�����ϸ֧���ܡ��ٴ�����������������������Ҫ��ѧ�������£������������ݡ��˺�ɼ�����֧����ˮ�ס��Ĥ���졢���䣬��ë�ɥʧ���ܿ�ɼ����Է�����ͼ���ˮ�ס�����֧������խ������������ʹ�����ڵ�����Ѫ����������ϸ����Ѻ�ڷ�ѭ������ϸ������ѿ������ͷ��ڶ�ˮ��ø�������ɻ�����һ�����˷�ʵ�ʡ�������ʵ�����������߳�����
��ˮ���ͺ���˥�ߡ�
2.������������ ������ͨ�����������������ͺ���֯����(�ں���)�IJ�����ɡ����������˺��ĸ����ֶ��ܵ�Ӱ�죬��ͨ���ͻ������ܱ仯��Ϊ���ԡ�
(1)ͨ�����ܵı仯��
������ͨ�����ܵ�ά�֣�ͨ����Ҫ�������˶�����ɣ�����˷�����3�������������A.����֯���Ի�������ͨ���÷�˳Ӧ�Ա�ʾ��B.����������ȡ��������ǻ��ֱ�����ܱڹ⻬�ȡ������ٶȺ���������(�ܶȺ���)�����ء������������ǻ�뾶���Ĵη��ɷ��ȣ��뾶����һ�룬��������16����90%����������¡��Զ�ˣ����֧���ܡ�ϸ֧���ܵĹܾ����б仯�����������ͻ��������ӣ�C.�ǵ�����������ҪΪ�����Ķ��Ժ��ƶ�������Ħ������
�����������˺�ı仯��
A.���������ͱ�����������쳣���α��������Ǻ���ʱ���ݻ�����һ��������ռ�ε��Ի�������65%��75%�����ݻ�����������ڳĵı����������(
pulmonary surfactant��PS)�����й�ϵ��PS��һ����֬���ɷ��ݢ�����Ƥϸ�����ڣ�����ʱ��������֬��䱡�����ü�����ʹ�����������ӣ������˷��ݵĹ������š�����ʱ��������֬����ʹ�����������١�����PS����Ҫ�����ǽ��ͷ��ݱ���������ά�ַ��ݵ�����ȶ��ԣ���ֹ���ݸ���ëϸѪ����Һ��©���������������������Dzⶨ����������Ȯ���������˺����ȡҺ�ı�������������֬�����������˺��ͺ�(hysteresis)���������֬�������Լ��٣���С�����������ӣ������������仯�������˺�PS���١����������˺�PS���٣�������ϳɼ��ٺ��ƻ����࣬�˺���ݢ���ϸ����������Լ��٣��������п��ݣ�����PS�ϳɼ��١����¿�ʹPSʧ�����ˮ��Һ�ɼ���PS�ķֽ⡣��֪PS�Ļ��Գ�����֬����������й��⣬��������ص���(SP-A��SP-B)�IJ��롣SP����Ҫ�Ĺ����Ǵٽ�PS��֬����Һ�������������չ���γɾ��б�����Եĵ�����Ĥ����β���PS��ת�����ٽ�����ϸ����PS��֬����ȡ�������ã�����PS��֬�ķ��ڡ������������˴����������黯�Ͱߵ��ӽ���������ʾ�˺����֯��SP-A��SP-B mRNA������������½���֧���ܷ��ݹ�ϴҺ��SP-A����Ժ���(%TP)�ཱུ�͡������黯��ʾ�˺������Ƥϸ����֧�����Ĥ��SP-B�������ʼ��٣�ԭλ�ӽ�SP-B�������ԵĢ���ϸ�����٣�Ӧ��SP-B����(1��200)��ʹ��С�����������ߣ��ͺ������С��
B.���������ı仯����������������������ͨ���ϰ����������������룬�ҿ����������ͷ�ʵ�����ˣ�����ѧ�����ܡ�֧�����ף����������Ĥ�Ի��������ܡ�֧�����ס�������֢��ʹ�Ĥ��Ѫ��ˮ�ף�ʹ����������խ���������Ĥ���ѡ�����ͼ�Ĥ�γɼ����������ͣ��������������������ɷ֡������صĿ�������ȫ����ȫ����������������Щ�������ʺ�̼�����������֧���ܾ��Σ�����������������
C.�ǵ��������ı仯��һ����˵���ǵ���������75%��80%���Ժ�����������10%��15%������������ǻ����������˶�������Ħ������Ҳ�ɲ������ַǵ������������������˻��߰��д���������߷ǵ������������ɸߴ�60%���ϡ�ͷ�桢�����ز�������������ʱ�����ۼ��IJ�λ�������������ˣ���֯ˮ����ѹ�����ܻ���λ��ʹ��ǻ��ϸ���������ӣ��ز����������裬���ӷǵ�������������Ӱ�첡�˵ĺ����˶���
(2)�����ϰ�����Ч�����彻������Ҫ���㹻��ͨ����������Ҫ�г����Ѫ��������Ѫ�����ܷ�Ѫ�����������������Ӱ��ϴ���������ʱ������ͨ������Ѫ�����ı�ֵԼΪ0.8���������ͨ�������ڹ�����������Чǻͨ�����ӣ���֮����������ͨ���������������ӡ�������������Ѫ�������٣��������ʶ��ļ���ֱ�������Լ��ļ��������ӵȣ���ʹ��������٣�����
��Ѫ�ܾ�������ѭ����ѹ����Ѫ�����������Լ���Ѫ˨�ȣ���ʹ�ι��������١���һ���棬����������������ή�ݻ��š�
��ˮ���ȣ�ʹͨ�������٣��������������˺���ͨ��-�����쳣�����������˺���Чǻ��/������(VD/VT)�ɸߴ�0.6(����0.2��0.4)��˵������������������������������Чǻ����
3.���������˺����������ϰ��Ļ��� ������������˿������Ժ������ܱ仯�����ض�������������ɲ�����������˥�ߣ��䷢��������Ϊ���ӡ���������������ֱ������ĺ����������䷢�����������Ժ�ķ�չ���м̷�����֢��Ӧ�IJ��롣�о���������ϸ������ϸ������ϸ������Ƥϸ����ѪС��ȶ����뷢��������ʮ��ϸ�����ӡ����Խ�������������á�
���ھ���ϸ����λ�ڷ���ǻ�ķ��ݾ���ϸ����λ�ڷ�ʵ���ڵķμ��ʾ���ϸ�������������ַ��ݱ���ëϸѪ��ǻ��Ҳ�о���ϸ���������Է��ݾ���ϸ���˽�϶࣬���Էμ��ʺ�Ѫ���ھ���ϸ���о����٣����������ֺ����־���ϸ�������û������Ʒ��ݾ���ϸ������ͬ������ڷ�ѭ�����鵼��֢��Ӧ�ȡ����������˺����֧���ܹ�ϴҺ�о���ϸ�����࣬�羵�¼�������ϸ���������������α�����ࡢ���֣����������μ���ø�����࣬�Լ���ø���ſյ�ϸ�����ܻ�Ծ״̬�����˾���ϸ���ͷŵ�TNF-����IL-8��ѪС�����ӡ�����ϩB4�������ɻ���NO�Ⱦ����ࡣ
��ϸ�������������˵ļ̷�������������Ҫ���á�����ʵ����������������˺�Ѫ����ϸ��Ѹ�ټ��٣�������֧���ܹ�ϴҺ����ϸ�����࣬������鷢�ַ���֯���д�����ϸ���ۼ������ѿ��������˺���ϸ�����ڵİ���ϩB4��ѪС�����ӡ����������ӡ���ԭ��ø������ø���ԡ����������ø�����Ե���ø����ԭø����֯����ø��B-������ȩ��ø�������������ӡ����صȶ����࣬��Щ���ʶ������˷�Ѫ����Ƥϸ���ͷ�����Ƥϸ����
��֪
��ˮ�������������˼̷����������ϰ�����Ҫ��������������Ѫ����Ƥϸ����������ؼ��������á��˺��Ѫ����Ƥϸ����������ϸ����϶�����������γ���϶��ʹ���Ĥ�����ƻ���Ѫ��ͨ�����ߡ�ͬʱ�˺�Ѫ����Ƥϸ������������Ҳ�����˺����֯��Ѫ������Ƥ��-1��Ѫ�ܽ�����-��Ѫ˨�ء�O
2-����Ѫ���������Զ����ͷŵ���Ѫ������PGI
2��NO�ȣ���ʹ��Ѫ���������˺�Ѫ����Ƥ�Ŀ�����������������Ƥ����������Ѫ�⣬��Ƥ�鵼��Ѫ˨���ڵ���(Thombodulin)-����C-����S����ϵͳ������Ƥϸ���ͷŵ���֯������øԭ������(tPA)���Լ���������������(PAI-1)�Ļ�����ǿ��ʹ��������Ҳ�½����˺�Ѫ����Ƥϸ���ͷ�PAF��TXA
2��Ѫ˨�������ʣ���ʹѪС�塢��ϸ���ۼ���������
Ѫ˨�γ������������˺�Ѫ����Ƥϸ������𤸽����ICAM-1��ELAM mRNA������ǿ����ϸ�������CD11/CD18����Ҳ��ǿ��������˱�������ֵ�����Ƥϸ������ϸ����𤸽����𤸽Ӧ�������ߣ�������𤸽��ǿ�����Ϲ��ܱ仯��ͬ����ʹѭ���ϰ�����ϸ����������Ƥϸ�������������˼̷�ʧ������֢��Ӧ������
��ˮ���ķ�������ؼ��������á�
4.
�β�������ή�������������˲������������ϰ�����һ��Ҫ�����������˺���������ˡ���ѧ������֧�����������Ĥ���䣬��ǻ�������������������������Ҫԭ���˺��ر������ڳ�������Ƭ�Σ�����ή�ݿ��ܸ�Ϊ�������䷢��ԭ��Ҳ�ϸ��ӣ����˺���ݱ����������(
pulmonary surfactant��PS)���ٻ�������½�����Ҫԭ��PS�ɷ��ݢ���ϸ���ϳɲ����������ǻ�ڣ������ڷ����ڱ�ʹ���ݱ��������½���ά�ַ��ݽṹ�ȶ�����ֹ��ή�������������˺����PS�ĺϳɼ��٣��������ӡ���֬��ֱ仯���л��Ե��������֬���١�ת���쳣�����Խ��ͣ�ͬʱ����ص���SP-A mRNA��SP-BmRNA����������Ӷ�ʹ����ή�ݡ�
�����������˺�����̷�����ϸ�����ӡ���֢���ʺܶ����ʮ�֣���Ѫ�ܻ�������������ɫ��������Ӱ����鰷�����ء�Ѫ�ܽ����صȣ���֢����TNF��IL-1��IL-2��IL-8��IL-10��PAF��PGs������ϩ�ȣ�ϸ������ET-1��NO�ȣ�����ˮ��ø����������ø�����������ø����ø��ø�������ɻ��ȡ����������˺��в�ͬ�̶ȵı仯���γ����磬���뷢����������ã�����Ĺ�ϵ��Ϊ���ӣ��д���һ���о���
�����������˼̷��ķ����У���Ⱦ�Ƿdz���Ҫ�����أ������˺������Ĥ���в�ͬ�̶ȵ����ˣ�����֧���ܸ�Ⱦ�������Ա��⣬�����߿ɲ���֧���ܷ��ף���������������˲�����������˥�ߵIJ����У������в�ͬ�̶ȵķβ���Ⱦ���ڡ������������˺�����ĺ��������ϰ��ķ������Ƽ�Ҫ����ͼ(ͼ1)��

5.������̬�仯 ���������˺�ɳ��ֱ�ë�ս����Ĥ��Ѫ��ˮ�ͳ�Ѫ�������߹㷺�������ʲ��Ĥ���ס�ˮ���γɣ������á���������ͷˮ�׳�����ˮ���ۼ��״���������ź��ʲ�����״�ѣ��������������������Χ���Ϸ��������߷�������������ˮ�ס���Ⱥ����ˣ��Һ�����࣬���ڿ�����������Ƥת��Ϊ�Һϸ�����������ߣ������Ժ��ף��������������������Ժ��ס��������˿ɷ�Ϊ�ᡢ�С��ضȡ�����������Ĥ��Ƥ���ԡ���ë��ʧ����״ϸ�����࣬�Һ�ٷ��ڿ������ٹ����ţ�����Ĥ��Ѫ��ˮ�ס��ж������ߣ��Ĥ�ʶ�Ծ����Ի����������γɡ��ض������ߣ��Ĥ�ʹ㷺�����Ի������γɻ��������������ף��е���
������Ĥ�γɡ�֧�������˵IJ����仯�����ܲ��������ͬ����֧���ܹܾ�Խ��Խϸ����ǻ��������ȫ��������
�����Ͳ�ȫ������ȫ���������������
�������������ԵIJ��䷢�����С֧���ܣ�������Ĥ����֢����Ĥ���䣬�ڹ�ǻ���γ�Ĥ״���ͣ��С֧������������������������֧������խ��֧��������֢�����������˺�״ϸ�������࣬����ĩϸ֧�����Ĥ��ëϸ����claraϸ�����м��٣�claraϸ������ת��Ϊ��״ϸ��������ʵ�鷢�֣���״ϸ���ڵ羵����ʾ3��ʱ�ࣺ�ٷ��ڻ�Ծ�ͣ�ϸ�������������ں������Һ���ڿ�����ϸ������ͻ��ȱ����ë�����˺�2��6h������ڷ��ں��ͣ�������С�����ڿ������٣�������ݣ���������ë��������˺�12h���۾�ֹ�ͣ������ݳ������ʵ������ܣ������ٷ��ڿ��������氼�ݣ��н϶���ë��������˺�48h��
����֧���ܡ�֧���ܰ��зζ���֧�Լ���СҶ���������Χ���������ס�״���䣬��ˮ���ס���Ѫ�ס�ˮ�׳�Ѫ�ס�ˮ������ϸ�����Լ�����ϸ���ס�
���������˺��в�ͬ�̶ȵ�
��������
��ˮ��������Ҫ���䣬
��ˮ�����˺�4��5h��24h���������߷塣
��ˮ�����ᡢ�С��ض�֮�֡����
��ˮ��ʱ���β������Ըı䣬�������ʪ��״�����ַ���ǻ����������ϸ���������ж�
��ˮ��ʱ��������������������Һ�����磬���¼����������ڳ���������ϸ���������ض�
��ˮ��ʱ�������������ԣ������д�����ĭ״Һ���磬���¼����ַ���ǻ����������ϸ�����������ַ���������Ĥ�γɡ�
��ˮ�������Ѫ�����������Ժ������Է����ڳ�Ѫ��ʬ�첡���У���30%����
�����������
������ͬʱ���ڡ����������˺������д�������ϸ�����ۣ��ʾ����Ի������Էֲ��������ڳ�����ɫ�أ�Ϊ̿ĭ��������ʻƺ�ɫ��
��31��ʬ������У�67%��С������СҶ�侲����֧���ܶ��������ݱ�ëϸѪ�ܾ��ɼ���
Ѫ˨�γ������ֲ����ɷ���������Ѫ������Ѫ������СѪ��
Ѫ˨�γ������־���Ƥϸ�����ϸ����
���������˶���ʵ��ĵ羵�¹۲죬�˺�2��6h���ɼ����ݸ�����ˮ�ף���ԭ��ά���룬ϸ����϶��������������Ƥ�¶��������γɣ���Ƥϸ�����������࣬�������������γɴ��ݣ�ϸ������������Ƭ���룬�˺�6h���γ���϶�����䶳ʴ�̸��۲죬������Ƥϸ��������װ�ó��������ѣ�����Ϊ����ȱ�磬��Ϊ�ڶ�ȱ�磬Ҳ��Ϊ����ȱ�磬������������װ�û�����ʹ����������ȫ��ͨ�����ݢ���ϸ������϶������ţ�ż�����Կ��ݡ��еİ���������͡���������ë�γɣ���ʱ���������ƻ������ݢ���ϸ����������϶���������������š���������ſ�����ϸ��������ë��̡����١�����ǻ��������Һ����ϸ������Ƥϸ����м�����ݱ���������ʣ���С���������ṹ��ͨ���������ṹ�γɴ��ڡ�
 �ٴ�����
�ٴ�����
�ٴ����֣�
1.�ٴ����� ���������˵�����������Ҫ���Ϻ��������衢CO�ж���ȱ���йء�����˻�ƺʹ������������������������֢״������˻�Ʊ����������ˣ��������ʾ���ھ��κ�ˮ�ף�������խ�������������ɲ������������������ʱ�ʸߵ��ļ������������ķ�������������80%�����������˲����������ڱ�ǻΪ�Ϻ�������ɲ��֣����ؽ����ԵĴ������Ͳ������������Ϻ��������ˣ�����Ҫ��������µ���
�̼��Կ�������һ��������֢״����������֧�����ѷ�����֢ˮ�ף����ʡ�ͭ��������������ʹ�С����ڿ���Ϊ�ɿȣ��Ժ��̵��̵�Ⱥ��к�ɫ̼��������̵Һ��ϡ���������������ַ�����
��ˮ��ʱ����ӿ��������ĭ��̵����ʱΪ�ۺ�ɫ��̵�д�Ѫ������
��Ѫ���ض����������˲��ˣ�̵�пɳ������仵�����Ĥ����������-֧���ܹ��͡���ʼ̵�н�������ϸ������6��8h��̵Һ��ŧ�ԣ��д�����ϸ����ϸ���������������ڶ�Ϊ��������������Ӿ����Ժ��Ϊ�������Ը˾���һ��Ϊ���ܡ�֧�����ף������߷β���ȾҲ�ɳ��ֽ��硣
���������죬�еķ���
�����Լ��ж�����������֢״�����������������˺�ɺܿ���ֺ������ѣ���Ҫ�ֱ����Ϻ��������軹���ض���������������ϸ֧���ܺͷ������¡��Ϻ�������������֮�������ѣ�Ϊ�����Ժ������ѣ������������ܼ������ȶ�������������խ�������������������䰼�ݵȵ��͵Ĺ������ɲ����ԣ����ϴ�������������֢״������ϡ��ض���������������֮�������ѣ������Ϻ���������֢״ʱ������dz�죬Ƶ�ʿɴ�30��40��/min���ϣ���������������˺���Сʱ������ʪ�Ԇ����������ѷ���
��ˮ������Ҫע����ʱ�˺�2��3��β�������ͻȻ��ʧ��Ӧ������ܷ���
�β������ʵ�䡣�ض����������˵����ڣ����͵ĺ������ѳ����ϲ����ڵ��Ϻ���������֢״���ڸǣ��������Ϻ���������������������Բ�����ʱ����ע��ض����������ˡ�
��������������ȱ������Ҫ������
��ʶ�ϰ������߷��겻���������궯��
����������
�����������������ݿ�����ķ�������������������˶����CO�ж���CO��O
2������ʹѪ��HbO
2���٣�ʹ��֯ȱ����֢״�����س̶���Ѫ��HbCO����Ũ�Ȼ���һ�¡�һ������ٴ����ּ������CO�ж����������˺���͵�ӣ�Һ�ɫƤ����ɫ���Լ�������ȷ����������ⶨѪ��HbCO��������˲����ر���������ʱ����Ӧ����ⶨѪ��HbCOŨ�ȡ���������Ѫ��HbCOŨ�ȵ���10%���������ܡ�Ѫ��HbCOŨ�ȴ�20%ʱ������
ͷʹ�����졢������ͷ��Ŀѣ������Ż�µȡ�Ũ�ȳ���40%������֢״��Ϊ���ԣ�������ҡ�
����ʧ�����������١����ѡ��鴤��
�����ȡ�Ũ�ȳ���60%ʱ�����º���ֹͣ��Ѹ��������һ������Ѫ��HbCOŨ�����������Ի�ѧ���ʣ����軯���Ũ��һ�£�Ҳ�����������˵����س̶�һ�¡�����HbCO��˥�����̣�һ��Ϊ4��6h����������������ʧ���졣��������٣����ý�������ܷ�ӳCO�ж�����ʵ�����
2.�ٴ��ֶ�
(1)������������ˣ��������ڿڡ���ǻ���ʲ������������沿���ˣ��ٴ��ɼ���̿����̵Һ����ë�ս�����ǻ����ʱ��ˮ�ݣ����ʲ����죬����ʲ�����̿м���Ŷ����ڣ������Կ죬������������ʹ����о���������������ɿȣ�һ��û����˻���������ѡ��ز��������ԣ��ɼ���ǻ���ʺ���Ĥ��Ѫ�����ͣ���ʱ���ɼ����ú��Ĥ���䡣
(2)�ж����������ˣ�������Ҫ�ּ��ʡ��������ܣ����ɼ�������������˵������⣬��������˻���̼��Կ��ԿȺ�̿����̵���Ϻ���������֢״���еĿɿȳ�����Ļ����Ĥ���Ϻ������з����ˮ�ף������ǽ����Եģ�����չ����������������ȫ���������������ֲڣ�������
����������ʱ���������ѳʸߵ������������ż�������������ż���������Ԇ���������ʪ�Ԇ������ز�X������������ά֧���ܾ����ɼ��ʺ������ϲ�������ˮ�ף������Ĥ��Ѫ��ˮ�ס���Ѫ���������á����䡣
133Xeɨ��Ϊ���ԣ�Ѫ�����������������ij̶ȶ��죬���߶����쳣����������ʱ�ɳ��ֵ���Ѫ֢��̼��Ѫ֢������������Ѹ�ٻָ����ӽ�������
(3)�ض����������ˣ�ָ֧���ܡ�ϸ֧���ܺͷ��ݵ����ˡ������Ĥ�㷺���������䣬����
��ˮ����
�β����ȡ����ᡢ�ж������������ٴ����ָ�Ϊ�����⣬�����й㷺֧���ܾ��Σ�С����������
��ˮ����Ѹ�ٳ������غ������Ⱥ͵���Ѫ֢��������Ѫ˿��Ѫ����ĭ̵�����仵���Ĥ����ͻ�������˺�������Сʱ�ڳ������صĺ������ѣ����ص�ȱ������礡����겻����
��ʶ�ϰ���
����������
�����������˺���Сʱ�����ں���˥����Ϣ�������˺ü���������ʪ��������Ϊ˫�࣬����ʱ�鼰ȫ�ز����������˺�1h�ز�X����Ƭ���ɷ���
��ˮ��Ӱ����ά֧���ܾ����ɷ���ϸ֧�����Ĥ��Ѫ��ˮ�ס���Ѫ�����ã�
133Xe��ɨ���Ϊ���ԡ�Ѫ�������ܿ���ֵ���Ѫ֢��PaO
2�½���A-aDO
2��Qs/Qt���ߣ����ڶ��е�̼��Ѫ֢��PaCO
2�½������ڿ��и�̼��Ѫ֢��PaCO
2���ߣ����ж����������������Ϻ��������費ͬ�����˹���������Ѫ֢Ҳ���Ծ�����
���������ٴ����֣������ٴ��ֶ�Ҫ���ۺ����3��
(4)�ֶ�ʱ��ע��㣺
�ٲ�Ӧ���ж��������������������Ϻ������������Ϊ�ض����������ˡ����ߵļ������ڣ������ܲ�ܻ������п����ж����������˵�֢״Ѹ����ʧ�����ض������������߽������������Ѳ��������ж��ݻ��⣬�еĺܿ첢����������˥�ߣ���Ϊ�º������β��IJ���û�л�����ڼ�����չ��Ե�ʡ�
������Щ����£��������������˲��˲������桢�����ˣ�������ȫ�����ˣ������Ϻ��������ر��ʺ���������Ժ��ᣬ����������������֢״����֮��������������ѧ�ɷֲ�����ͬ����ѧ���ʵ����ʺ�Ũ��Ҳ��ͬ���еľֲ����ýϻ������β�֢״���ֽϳ٣����ڳ��ױ�©���������ܱջ����ռ���������ʱ��ϳ���������
��ʶɥʧ��ʷ�IJ��ˣ����������桢������ȫ�����ˣ������Ϻ�������������������Ӧ�������ض����������˵Ŀ��ܣ��������й۲졣
3.�ٴ����� ��Ȼ���������˺��������ģ����н��ԣ�Ϊ���õ����ո��ε�����Ҫ�㣬�ɽ��䲡�̷�Ϊ����4���ڣ�
(1)���ڣ�����ʱ��������˵����س̶ȶ��졣�������˵����ͺ������Բ�ͬ������ʱ��һ�����˺�0��6h�����ֳ����˺�����������Ŀ���Ũ�ȼ��ٶ�ȱ���������CO
2���Ӻ�CO�ж�������Ϣ�����ز������������ֳ�����Ѹ�ٷ���
��ˮ�����㷺֧���ܾ��κ�С�����������漴�������Ժ�������˥�ߣ��������˳ƴ���Ϊ��������˥���ڡ��������ᡢ�ж����������ˣ������ٴ�֢״���ᣬ����Ϊ�ȳ��Һ�ɫ��̿��̵�����д̼��Կ��ԣ��ж������������߿ɳ��ֺ�ˮ������֢״���ֲ����ɼ���������ˮ�ף�����֯��϶��ˮ��Ҳ���ӣ�ijЩ�������ɼ�����չ���Ϻ��������衣Ӧ�������ƣ��������ӣ��������ȱ������ֹ��Ϣ��
(2)ˮ���ڣ�������IJ��������������˲��˶�Ҫ����ˮ���ڣ���Ƥ���������ƣ�����ʱ����´��˺�6��48h���ڴ˽Σ�����ëϸѪ��ͨ���������ߣ�����֧�����Ĥ���μ��ʺͷ��ݶ��ɳ�������ˮ�ס��������������߿�£����������ˮ�ף��Ǵ���������Ҫ������Σ�ա���Ҫע��˽η��������������ɼ̷����Ĥ���䡣ϸ֧����Ҳ�ɲ���С������������������
�β������˽ε���Ҫ���������仯�Ƿ�˳Ӧ���½�����Ҫԭ����
��ˮ�����α���������ʽ��ͺ�
�β�������˳Ӧ���½�ʹͨ��-��������ʧ�����η��������ӣ��������Ժ�������˥�ߣ�����Խ�أ�
��ˮ������Ҳ��Խ�硢Խ���ء�Ԥ��Խ��ٴ�����Ҫ���ֺ������ѣ�̵Һ�����࣬����Ѫ����ĭ̵��������ʪ��������������
(3)�β���Ⱦ�ڣ����������˺����������Ĥ���ˣ��ֲ���ȫ�����߹����½������ײ�����Ⱦ�������������˶���ʵ���У������˺�6��12h����֯���������Գ����ٽ�ֵ(10
5/g)���еķ���֯������������Էβ���Ⱦ�����������ض����������˲������˺�48h������֧���ܷ��ף�ͨ����Ⱦ��ʼ�����˵�֧���ܣ�Ѹ����ɢ������ں���֧���ܷ��ס�����ˮ�ͳ�ʪ
�β�����������ϸ����ֳ�����������
��ˮ����
�β����IJ�����֧���ܷ��ķ������������٣��������
��ˮ����
�β����Է��ηβ���Ⱦ������Ҫ�����塣
�β���Ⱦ��ɺ��缴��ʼ����������˺�48h�ų�������֢״������ʱ���������������������Ĥ����ͷβ���Ⱦ�������߿�����
�β����ͷβ���Ⱦ������Խ���أ���Ⱦ����Խ�硣�β������������������ʧ������������ʪ�������β���Ⱦ��Ҫ��������֧���ܷ��ף����������ص�֧������Χ������֢��Ӧͻ�����粻��ʱ���ƣ���������
���Ժ���˥����
(4)��������ڣ����������˵IJ��ˣ��ɹ�ˮ��������������������ڣ��ɼ���Ĥ��֧���ܡ������ס����߽��������dz��ͬ�ʵ����͵���Ƥϸ�����䣬������Ƥ����ȫ���䣬�����Ի������γɺ����Ĥ��ϸ����м����ά���������������ϸ���ͳ���ϸ���ļ�Ĥ���Ĥ�²����س�Ѫ��ˮ�ף����Գ�Ѫ�������Ĥ�ɷ������䣬�����������շ�֧���ܾ��Ρ����������ڸɳ��ķ����P��������ܡ�֧���ܻ����Ĥ�����֧���ܣ����ּ�϶�Ժ������ѣ���黵���Ĥ�߿ɶ���������������Ϣ�������ɷ�����¶����ѿ��֯������
��Ѫ�����������ڴ���Ѫ������������������������¶�������Ĥ�ر�����ϸ��������ֳ�����ײ����β���Ⱦ����ʹ������ʼҲ��ϸ�����������ܣ����䲿�ֳ��������η���ϸ������ʹ������խ������������Һ����Щ���ض������ڸ�Ⱦ��
���ʲ��Ĥ��һ����4��7�죬���ܡ�֧�����������1��������СƬ�����Ĥ����2������������Ƭ�Ĥ��������״�Ĥ���䣬�����γ������棬��ʱ����3�����ҡ��������Ļ����Ĥ������������Ƥδ�γ�ǰ��������ѿ��֯����������
��Ѫ����������Ƥϸ�����������ܣ���ë��ͣ��ײ������ס������߿�����������Ϣ�⡢��������խ��֧�������ŵȺ���֢������֢�����������ˣ��˺�2�����Һ������ܿ�ʼ�ָ���1���º�ӽ���������Ҳ��Щ�����˺�ι��ܳ����쳣��������2��3����ָܻ����������������˲���Ȭ�����з�˳Ӧ���½��ͷ��������ӣ���ʹ���Ϻ������Բ���֢�ߣ�ҲҪ�����зι��ܼ�飬��ʱ���з��Ρ�
 ����
����
���ƣ����Ŷ����������˻������ۺ��ٴ����Ʒ�����о��������룬�ںܴ�̶�������˶����������˲����������̵���ʶ���ɴ˶����ٴ������ȡ�˽�Ϊ���������ƴ�ʩ����Ԥ���������п����������ƺͻ�еͨ���ȣ�ʹ���������˻��ߵIJ�������20����80�����41%������Ŀǰ��30%���ң��������������˵�����ˮƽ������ߡ�������ˣ�������������Ȼ�����˵���Ҫ����ԭ��֮һ����ˣ�����������������Ȼ�dzɹ��������˻��ߵ���Ҫ����֮һ��
1.�ֳ����� �ڻ����ֳ�(�ر��ܱջ���)���ȵ���Ҫ������Ѹ�ٽ���Ա�����ֳ��������������µĻ������Է���Ϣ��ȱ��������������ʱ���ɸ�����ʶ�����߱ǵ�����������ʶɥʧ��Ӧ�������辭�ڻ�Dz���ø�Ũ��������ͨ������ʼ��100%������������CO�ж��;���ȱ��������Ѫ��̼��Ѫ�쵰��(HbCO)����1%�����������˺�Ũ�ȿ��Ժܸߣ��ⶨѪ��HbCO������������ϣ��������ж�Ԥ��HbCO��˥�����̣��������ʿ���4h����ʹ���½�һ�룬����������1h������˺����������Ũ��������Сʱ��Ѫ��HbCO�ɽ����ӽ�������Ȼ�����������40%������
2.�����Ϻ���������
(1)���������������˺�����������Ѫ��ˮ�ף��ײ��������������������˺���Сʱ��ɲ����Ϻ��������裬�˺�6��8h���˺�72h����֯ˮ�߷��ڣ�Ҳ���Ϻ���������ĸ߷��ڡ�һ��ˮ�������˺�4��5�죬���ಢ��֢���ټ����Ϻ�������������IJ�λ�����ţ��������ں���������Ϊ֧�ܣ���ǻ���Ժ��Ĥ����ǰͥ�ź����ѷָ��������Ͽ��ɻ���������Ե���״�����ź�輼��м�Χ�ɣ����ڳ�����·������м�ǻ���Ĥ���������첿�ֳ�Ϊ���ң�������ǻ��խ�¿����˴��Ĥ��֯�Ƚ����ɣ����������˺�����ˮ�ף������������������������˴������澱��������ˣ����ڽ�����խ������ˮ��Һѹ��������������������������
���������˺����������跢��Ѹ�٣������ߺܿ췢����Ϣ������������輱�л���Ĥ�����п�����һ�㻹����һ��չ���̣��������أ���������λ��������������ʱ�ȸ������غ�ʹ֮���أ��������������˺��Ϻ�����������ȻΣ�����������Ԥ��Ϻã��˺�4��5���ˮ�����˺��ٸ�����
(2)�����˹�������������������˲�λ���Ϻ���������Ϊ����ΪԤ������ˮ����Ϣ�����ڶ�����ʵ���λ�����λ���Լ����沿���ʺ���ˮ�ס������ʲ����ͽ����ߣ���������˻���ء�����ʱ���ּ���������������ʱ��Ӧ�����������ڲ�ܻ������п�������ͨ�������������Ϻ�������������������ϢΣ������ʱ��Ӧ���н�������Ĥ��������Ĥ�п�����
�С��ض����������˻��ߵ��������ɺܿ췢��������Ѫ��ˮ�ף��������������裬���ֵ���Ѫ֢��CO2������������ʱ���ڷ�����Ϣ��������ˣ�Ӧ���������ܲ�ܻ������п����������˹������Խ���������衣
�ٽ����˹���������Ӧ֤��
A.ͷ���桢����������ˣ����Ϻ�������������ߣ������ȫ����������ˣ�Һ�帴�պ���ͷ�澱����֯ˮ�ס������ߡ��ر��Ǵ�������˲����������÷��������˺�1�������������������������ߡ�
B.������ʱPaO
2����6.67��9.33kPa(50��60mmHg)����
�������Ե���9.33kPa(70mmHg)��
C.PaCO2��������3.33kPa(25mmHg)�����6.00kPa(45mmHg)��
D.����Ƶ�ʴ���35��/min��
E.����������࣬��������Ļ����Ĥ���Ĥ����Ҫ������������ϴ�ߡ�
F.���ԣ�����θ�����ߡ�
G.�������ѣ���ҪӦ�û�еͨ�����������ߡ�
�����ܲ��ע�������Ҫ���˹�������Ӧ����ʩ�У�������ԥ�����˺�ˮ�����أ����߳�����Ϣʱ���Ҵ��������п������ܲ�ܣ�����ʮ�����ѣ����ҿ�����������ʱ�������Ӧ��δ���������Ϻ���������ǰ��Ӧ�����������������˺�6��8h��ǰ����ˮ�ײ�����ʱ�����ȫ��һ������������ܲ�ܣ����ܳɹ���4��5�����Ϻ������������������������������ϰ�ʱ����ɰγ������ʺ����ϰ����л�еͨ���������ߣ���ɸ��������п�������ʧ�ܣ���Ӧ�����������п�����
Ŀǰ���ܲ�ܵIJ������������нϴ�ĸĽ�������֢���Լ��١�����ҽ����Ӧ�������ܲ�ܵļ����������ܲ��ǰ��Ӧ��������ڵ����ѪҺ��θҺ����Һ���Һ�������ָ���100%�������롣����ǻ�Ƿ�ͨ������1%�����������������ܲ�ܱ���Ϳ���������ȣ�Ȼ�����롣��ܼ�����������ڸ�����������ʱ���������ڣ�Ѹ�ټ����������������������˲��˲��ʱ������������������ʹ���͵ľ��������������������Ӧ����ά֧���ܾ�����������ڣ���ֱ���£��Ƚ���ά֧���ܾ����������ڣ�Ȼ����֧���ܾ��������ܲ�ܣ�����ά֧���ܾ����ں�������ֱ���²������ܲ�ܡ��ڳ�������Ѫ֢����������ʱ�������ܲ��ʱ�䲻�˹�����ÿ�β�����30s��ʧ�ܺ���Ӧ������������ϢƬ���ٲ塣���ʱ���������������֯ȱ�������������������ɲ�����IJ���ͣ��Ӧ��߶Ⱦ��衣�������˲����ڸ�Ƶͨ���½�����ά֧���ܾ������ܲ�ܣ����ܱ�֤�������ֿɼ��ٲ��ʱȱ������IJ���֢��һ�������ڲ�ܾ��ھ����½��У����Ѳ��˿ɸ�����ҩ�ֻ���������ط��겻���IJ��ˣ��ɸ��輡���ɳڼ�����Ӧ�ڳ�ָ���������¸�ҩ��ͬʱ������Ӧ��������ȡһ�β�ܳɹ��������ڲ��Ӧ�̶��ο���PaCO2ͻȻ�½�Ӧ����ܵ�λ�á�Ӧ���������ڣ��Է������γɶ������������������IJ���֢�Dz�ܵ�λ�ò�������������¡ͻ�ĽǶȣ���������Ҳ�֧���ܣ���˲��ǰҪ��dz��ȣ���ܺ�Ҫ�������ĺ�������������������֢�в�ܼ�λ���ʲ���ʳ���ڣ���������������Ť�������ҹ�������ѹ�ȹܱڣ��������ѻ�����ܿڣ�ѹ�ȱ�ǻ���ǻ�Ĥ��Ƥ��������Ȳ�λ��ʹ֮��������ȡ������ò������Ҫ�����صIJ���֢��ˮ�ס�������ѿ��֯�γɡ�ճ�����γ���ά��֯���䷢���ʿɴ�3%��11%��ˮ�׳����������ڰιܺ�24Сʱ����ʧ����ˮ�׳������ڣ���Ӧ���Ǵ��ڸ�Ϊ���صIJ��䡣�������������ڲ����ĺ��Ժ�ɷ�����ѿ��֯���γɺ�����Ĥ�������������ά��֯�γ���������ǰ���ճ������ȫ�̶����������խ����Ȼ�б�����ȷӦ���������ܲ�ܣ��ɰ�ȫ����4��6�ܣ���Ŀǰ�ҹ�Ӧ�õ����ܲ�����н϶�ȱ�ݣ��ù�ʱ�����Ϊ3��5�죬����γ�����Ҫʱ���ɸ��������п������ⷢ��������
�������п�����ע�����������Ҫ�˹������ߣ�Ӧ�������п��������п��ĵ��ܽ϶̣��������������Ļ�����֯�ͷ�����������䲻������ز���֢���������ء����Ѫ�ȣ�����������Ѫ��ϵ����ֹѪ������������Ѫ������ɴ���ڵ�������ѹ��ֹѪ�����ʳ�Ѫ������Ҫ��������ֹѪ����ֹѪʱҪ��������ͨ������Ҫʱ���ڰιܵ�ͬʱ�������ǵ��������ڲ�ܡ����ڳ�Ѫ���������ز����Ѫ���ܴ�ʱ���������������ǰ����������������������ⳣ���ù�̫�����¡���һ��Ҫ����֢Ϊ���أ��϶����С���������������˷μⲿ��Ĥ���¡����⣬�����ù��п�ѹ�����ܱڡ����ǻ�ʹ֮���ã��γ���ѿ��֯�����Ϻ����ܷ�����խ�������п���Ҳ���γ��������ڴ����ܻ����ݡ���ͬʱ������θ���ߣ��ɲ�������ʳ�����ȣ�Ҳ��Щ���˿������رղ�ȫ����������ʳʱʳ���������ܣ�Ӧ���������������п�����֢������أ����Ӧ���������ù�ʱ�䡣�ι�ǰӦ���������ӽ������п��ڶ���24��48h����������Ӧ���ɰγ������п��Ĺ��ӡ�������������ʮ���ȶ�������Ҫ�ٴβ�ܵĿ��ܣ�����һʵ�ĵ��������п���ֱ�����Ƶ����ܷ����п��ڣ����������⣬������ά���п�ͨ�����������ٴβ��ʱ���Ϳɺ�������ܾ������γ�ͨ�������������ˡ�
���������������õ����������������������˵�����ʮ����Ҫ�������������˼������Ĥ�㣬�������˼��Ĥ�²���ʵ�ʡ������Ĥ��Ѫˮ�ס������Գ�Ѫ��̿�����ŵȡ���Ĥ���������������ĵ��Ͳ��䣬���������ڳ�����Ĥ��ˮ��Һ��Ѫ����Һ����ά������֢����Һ������Ļ����Ĥ�����ǿ�������֧��������ϸ֧���ܣ�����㷺��С���������ͷβ��š����ز��������Ĥ���Ҳ�л����������Ĥ����������������棬�辭��ѿ��֯������̷���Ⱦ������������Ӵ������Ҹ��������Ѫ������խ��������������ڵ�����ͷ��������������������ƹᴩʼ�յ���Ҫ��ʩ����Ŀ�IJ���Ҫ����������ͨ���裬��ֹ�β��ţ�ά�����õ�ͨ�����ܣ�����������������������Ⱦ���ٽ����õ��Ĥ�������������ϣ����ٲ���֢�ķ�����
A.����ʪ����Ϊ��ά�ֺ������Һ-��ëϵͳ�������������ܣ����������뱣��һ�����¶Ⱥ�ʪ�ȡ����������������������м��¡��˹���ʪ�����ܡ�����������ں��ǡ��ʡ����ܵ����¡�ʪ�����̣��ﵽ���������¶�Ϊ37�棬���ʪ��Ϊ100%������෴�����б���ˮ���������ܵ������ɷβ�����ʱ������������һ�������ܺ�ˮ�֣�ͬʱҲ����ʧһ�������ܺ�ˮ�֡�һ�������ɢ��������Ϊ�����ܵ�7%��8%��ʧˮ��Ϊ8��12ml/(m2��������h)������ÿ�쾭��������ʧ��ˮ�ֿɴ�300��500ml��
ʹ�ú��������������ߣ�Ҫע���������ʪ�����������δʹ�ú������ߣ�����0.45%��ˮ100ml��
���ù��8��U����4��6��/min���ٶȳ��������ڵ��룬24h��ά�ֵ���300��500ml��̵ҺŨ��ʱ����100mlʪ��Һ�м���
�ӵ���ø4000U������֧���ܾ����ߣ������������5mg�������ܵ��ܲ���롣�����ܵ���ʪ��Һ��ͬʱ��������ó����������룬4��6h 1�Ρ�����Һ�����ÿ��Ժ�����ʪ��Һ��ͬ�������������������֧��������ҩ��и�Ⱦ�ɼ����еĿ����ء�����������ŵ�����ˮ��ҩ�����״��������ܽ�����ĩ֧���ܣ��ϵ���������Һ�����Ч�����ѣ��������ҩ���������ֲ�Ũ�Ƚϸߣ�ȫ�������٣�������ӦС�����õİ�����߰��ҩ������������������ԣ���ҲӦע�ⳤ������Һ�����뿹���ػ������ҩ�ԵIJ�����
B.��̵�����ض����������˲��ˣ����ڼ�Ĥ������֧�����ף����൱����ʱ���ڣ������ڳ�������������������仵����֯�������������Ե������������������Ҫ���������ϴ�����Ƴ���
��ʱ�任��λ��������Ա��������������ͨ����Ҫע����λ�ĸ���������̵Һ�Ŀȳ�������λʱ���ĺ����������ų����������ͬʱ��ǿ��Ա����������п�̵��
���������˵�����������϶࣬Ӧ��ʱ����̵Һ������Ļ����Ĥ������ǰ��Ҫ��̵������λʱ��̵��������������λʱ����������̵����̵��һ������еĶ����Ƿdz���Ҫ�IJ���������̵���������������˵���Ҫ��ʩ�����Ƿ�����IJ���Ҳ������ߴ�������Ӱ�졣��̵���õ���̵����������ֱ��ӦС�����ܲ�ܹܾ�����Զ�˶����Ͳ��Ӧ���п��ס���̵ʱ�����ܲ������Ȼ���ת���߳���������������̵���ܣ��м����³�����ÿ�γ���ʱ�䲻����15s�����������ʱ��ȱ�����ڻ�еͨ�����ˣ���Ӧע�⣬�Է���Ϣ���������IJ���ͣ��̵��Ӧ��������Ũ�ȡ�ע����̵��������������ÿ�ξ�Ӧ����������̵�ܡ���̵ʱҪ���պ���������������������Ĥ����ɴ��Ѫ�����ض����������˲��ˣ���С�����ڶ��������������Ĥ��������м�ȣ�������������������ɾ�����Ҫʱ������ά֧���ܾ�ֱ������̵��Ӧ����ά֧���ܾ�ֱ������̵����֮���ǿ�ʹPaO2�½�2��2.67kPa(15��20mmHg)�������Ӧ�ø�Ƶͨ������Ԥ������Ѫ֢��
C.������ϴ���������������������������������Ļ����Ĥ�����������ų�ʱ���ɲ��ü������ڳ�ϴ����ά֧���ܾ��¹�ϴ�ȷ�������ʱȥ��������̵�輰���仵����֯����ֹС����������СҶ�β��š��������ڳ�ϴ�ķ����ǣ�����̵�ܻ������������֧�����ڣ�����������ע��5��10ml��������ˮ����������������Ǻ�ȣ�������̵����������������ʱ����̵������ת�����������ƶ�����Ҫ�̶���һ����������֧�����ڿ�������ϴ�����������̵�������֯�������Ӳʱ��������1.25%��NaH3����������ϴ������̵�衣�Ժ�4��6h�ɽ���1�Σ����ݲ�����������������������������������ӹ�ϴ��Һ������30��50ml����ϴҺ�ɼ���������ԵĿ����ء���ϴ����Ч������������Ŀǰ�����ض�������������Ϊ��Ҫ�Ĵ�ʩ��Ӧ�õõ�����ά������ͨ����Ԥ���β��ţ��ٽ������Ĥ���䣬�����Ⱦ���������������˵�����
3.��еͨ�� �С��ض����������˺����ڳ����ֽ����Ե���Ѫ֢����ˮ��֧���ܷ��ף�Ѹ�ٲ�����������˥�ߡ�����һ��ͨ�����ƣ�������Ч��Ӧ������û�еͨ�����к���֧�����ơ�ʹ�ú�������Ŀ����ʹ����ˮ��Һ�ķ��ݺ����ݵķ������»��ţ�ά���ʵ��ķ���ͨ��������������ȣ����Ƶ���Ѫ֢��ʹ����ѪҺ���ϸ��ƣ���֯ȱ�����Ի��⣬�������صĺ��������ж�����Ȼ��еͨ������ȥ�����������˵��µĺ���˥�ߵIJ���Ϊ���������˵�����Ӯ����ʱ�䡣���������˺��ѳ�����Ⱥ�������˥����ȷ��Ϊ�ض������������ߣ�Ӧ�ڳ������Ժ�������˥����ǰ��������û�еͨ�������������˺����ķ�ˮ�ף����������١�����Ѫ֢�����������������һ�����أ��γɶ���ѭ����Ӧ�û�еͨ����ҪĿ�����ڼ����ϴ˶���ѭ����һ���������غ�������˥��ʱ����еͨ����Ч��Ҳ�����롣
(1)Ӧ�û�еͨ������Ӧ֤��
�ٺ������ѣ�����Ƶ�ʣ�35��/min����10��/min�������������ȡ�
���ڳ�̬������������£�PaO2��60mmHg����PaCO2��3.33kPa(25mmHg)��6.00kPa(45mmHg)��
����������PaO2�ԣ�9.33kPa(70mmHg)���η���������30%��PA-aDO2��13.37kPa(100mmHg)��
�ܳ�������1.33��2.00kPa(10��20mmHg)��
��������Чǻ���ӣ�VD/VT����0.6��
���ض�һ����̼(CO)�ж���
(2)����ͨ��ģʽ���ٴ��Ͽɸ��ݲ���ͺ����������ͣ�ѡ��ͬ�Ļ�е����ͨ��ģʽ�����õ�ͨ��ģʽ�п���ͨ����ͬ����Ъָ��ͨ��(SIMV)����Ъ��ѹͨ��(IPPV)��������ĩ��ѹͨ��(PEEP)�ȡ��ٴ��Ͽɵ�����ϲ�ʹ�ò�ͬ��ͨ��ģʽ��Ŀǰ�������������˺�ĺ������ܲ�ȫ�����Ƽ�ʹ��SIMV����PEEPͨ��ģʽ��
�ټ�Ъ��ѹͨ��(IPPV)��Ҳ�ƻ�е����ͨ��(CMV)�����ܻ��ߺ��������Σ�����������Ԥ���ĺ������������Ъ��ѹͨ����������������������������ʱ������ѡ�ô�ͨ����ʽ�����ڳ�����Ϊ6��8ml/kg������Ƶ��Ϊ14��20��/min������ÿ���ӳ�������6��10L����ϵ���ѹͨ��(IPPV)���ܱ���һ�������������ͺ���Ƶ�ʣ���߷���ͨ���������ٺ����������ƴ�л���ܡ���ͨ��ģʽ�����ڷ�ˮ�ס��β��ŵȲ��䲻���أ���ɢ�����������ϰ��IJ��ˣ�IPPV��ʹ��������ͨ������������Ҳ�и��ơ����ض���������������ĵ���Ѫ֢����Ҫ��η������������£����Ӧ��IPPV����Ч����⣬�Բ��ú���ĩ��ѹ����(PEEP)Ϊ�ˡ�
��ͬ����Ъָ��ͨ��(SIMV)������������ʱ�����������˻��Կ�����ʱ��ѡ��SIMVģʽ������ģʽ������������Ƶ�ʺͳ������ɻ��߿��ƣ����һ��ʱ����������������1�κ���������ѹͨ��(IPPV)���뻼�ߺ���ͬ��������������IPPV�ij�������6��8ml/kg���ø��裬Ƶ�ʺʹ�����������Ӧ���ݲ���Ԥ�ȵ��ơ���������ʱ��Ƶ�ʺʹ������������ýϸߣ���Ƶ�����ò��ɳ�����������Ƶ�ʡ����Ų����ת������Ƶ�ʺʹ������������ã�ѵ�����ߺ��������ܣ�ֱ��������������
���������껼�ߵĺ���Ƶ�ʺܿ죬�����������ͬ�������������������ӣ����������ӡ�����Ӧ������С�����������Ƽ������ÿ���ͨ��ģʽ����������ѡ�������1��2mg/kg������ע�䣬�����5��10mg/kg��������������50��100mg������ע�䡣Ҳ�ɸ��輡���ɳڼ�
Ͳ������(��-tubocurarine)10��30mg���廯˫����˫֬(pancuronium)2��8mg����ע�䣬��Ҫʱ���ظ�ʹ�á�
Ͳ�������ܽ���Ѫѹ��Ӧ����Ѫѹ�½��IJ���ʱҪ���ء�
�ۺ���ĩ��ѹͨ��(PEEP)���ض���������������ĵ���Ѫ֢����Ҫ��η������������¡�Ӧ��һ���еͨ��ģʽ�����Ϸ���(PaO2/FiO2)��С��300ʱ��Ӧ��ʱ���ú���ĩ��ѹͨ��(PEEP)��ʹ��ѹ��һ����5��15cmH2O��ѹ���ĵ��ڴ�0.495cmH2O��ʼ��������2��3cmH2O��ֱ����FiO2Ϊ40%�������£�PaO2����70mmHgΪֹ����Ϊ���PEEP��Ӧ��PEEP��ͬʱ���ɽ��Ӧ��ͬ����Ъ��ָ��ͨ��(SIMV)��
PEEP�����û��ƣ�A.���ӹ��ܲ�������PEEPʹ���ֿ����ں���ĩͣ���ڷ����ڣ���ֹ�������ݺͷ��ݱպϣ�ʹ��ǰ����������VA/Q��ƽ��ķ������¿��ţ����ӹ��ܲ�������ʹPaO2���ӡ�PA-aDO2���٣�B.��߷�˳Ӧ�ԣ�PEEPʹ���ŵķ����������ţ����ٷ��ڷ��������������ӣ�ά�ֱ����������Ӷ����Ʒε�˳Ӧ�ԣ�C.���ӷμ��ʾ���ѹ�����ٷ�Ѫ��������Ӱ��μ���ˮ��Һ���γ�
ʹ��PEEPҲ���ڸ����ã�PEEP��0.49kPa(5cmH2O)����0.98kPa(10cmH2O)���ʹ��������½�������0.98kPa(10cmH2O)ʱ���½������ԡ���ԭ�������Ϊ��ǻѹ�����Ӻ��������������£���ѭ��״̬��Ѫ������������˳Ӧ�ԡ����������йء��������������������˲��ˣ�����ʵ��������ĩ����ѹ�����Դ�����ǻ�ڣ������������Ӱ����ܽ�С��PEEP���ɲ����ζ�����ѹ����������Ĥ�º�֧�����ĤѪ������һ��Ҫ����֢�ǵ����ݸ����ס�Ƥ�����ס����ء�Ӧ��PEEP�˴�0.49kPa(5cmH2O)��ʼ���Ժ�ÿ��������O.2��0.3kPa(2��3cmH2O)��һ�㲻����1.47kPa(15cmH2O)������Ӱ�����Ѫ�������������
(3)�α�����ͨ�����ԣ������������������ˣ������ǰ���ARDS�������Ƽ�ʹ�ú������ij�����Ϊ12��15ml/kg���أ��ټ���ʹ��PEEP������ѹ�����������ߡ�ARDS�ķ�ͨ��������С����ij�����ʹ������ѹ�����ӿ���ɷ�Ѫ�����ˣ�������ѹ�ˣ�������ͬʱʹ��PEEPʱ�����˸�Ϊ���ԡ����ں������������ѹ���ٴ�Ӧ���Գ�����ӡ�
������Щԭ��Ŀǰ������ʹ�ñ�����ͨ�����ԣ�����������6ml/kg������ƽ̨��30cmH2O��PEEP 10��15cmH2O��ʹ�δﵽ����˳Ӧ�ԣ�������̼��Ѫ֢���ڣ�������PaCO2��70mmHg���������Էβ���ARDS���ڻ���Ӧ�û�еͨ��ʱ������VD/VT��CO2���ϸߣ�������PaCO2������������ǿ��Ϊ֮�����������ѹ�ˡ���ʱ��Ӧ������̼��Ѫ֢���ڣ�Ӧ�õ�ѹͨ������ߵij�����������ѹ����������ѹ�˵ķ���������������Ͷ�����Ч�����ѣ������ʵ���ߺ���Ƶ�ʣ�ʹÿ���ӳ������ﵽ6��10L��������Ҫ��
(4)��Ƶͨ�����ƣ���Ƶͨ���Dz�����������Ƶ��4�����ϵ�ͨ��Ƶ�ʣ��ӽ�����ڽ�����Чǻ������������ͨ����������Ƶͨ�����������ص㣺�ٳ�����С������ѹ�ͣ���ѹ�˺�ѭ���������Ƶķ����ʽϵͣ��ڸ���Ч������ֲ���������ɢ���ã��ɼ�ǿ����ͨ������������������������ƣ������������ܣ����ܼ�����ҩ��Ӧ�ã����������ţ�����ͬʱ���������ڼ������Ʋ���������ά֧���ܾ���������ϴ����̵�ȣ������ж�ͨ����
Ӧ�ø�Ƶͨ��ʱӦ��ȷѡ����ѵ�ͨ��������Ƶ����50��150��/min��Ϊ���ˣ�����200��/min������ά����������ͨ�������CO2���������������֮����1��1.5��1��2Ϊ�ѡ�����1��4�����1��1������ʹCO2����������ѹ��Ӧѡ��ά��PaO2��9.33kPa(70mmHg)�����ѹ����
ĿǰӦ�õĸ�Ƶͨ��ģʽ�и�Ƶ����ͨ��(HFJV)����Ƶ��ѹͨ��(HFPPV)��Ƶ��ͨ��(HFO)3�����͡�������������������֧�ַ�������Ӧ�ã�������䣬��ȡ�ýϺ���Ч������Ƶͨ������ѹͨ������Ӧ�ã��ڸ�Ƶͨ���Ļ����ϼ���7��/min�Ĵ�ͳ��ѹͨ����Ϊ��Ъ̾Ϣ���ܽ���ƽ������ѹ�������������á����⣬�н�������ʽ�ĸ�Ƶͨ������Ӧ���ߣ����Ƶ��ѹͨ��(HFPPV)���Ƶ��(HFO)����Ӧ�ã�HFPPVͨ���ϴ�Ķ������üӴ�CO2���ų�����HFO��ͨ������������ɢ�ȼ�ǿ�˶����������á�
(5)��еͨ��������Ӧ�Ͳ���֢����ѹ��еͨ��������ݺ���ǻѹ�����ߣ�����Ѫ�����٣�Ѫѹ�½���һ����Ϊ������ƽ��ѹ����7cmH2O���ϻ�PEEP����5cmH2Oʱ����������Ѫ������ѧ�ı仯������ڻ�еͨ��������Ӧά������ѹ��80mmHg���ϡ�����Ѫѹƫ���ߣ��ڱ�֤PaO2����70mmHg(FiO2��0.4)����£�������С��������PEEPѹ������������ѹ����������������������ߣ��ɸ�����ѹҩ�
��ѹ���ǻ�еͨ�������IJ���֢������������ֵѹ������ɵġ�����ֵѹ����25cmH2Oʱ������ѹ�ˣ�������Ϊ0.5%��39%���������ء��ݸ����ס��μ��ʻ�����Ƥ�����ס��İ���Χ�����������ȡ�Ԥ����ѹ�˵ĸ�����ʩ�ǽ��ͻ�еͨ��������ѹ����
����������Է����ǻ�еͨ������һ����Ҫ����֢��
(6)��еͨ���ij�����������еͨ��ʱ������Ӧ�����Ѻ������ܿ��ԡ����������Ѫѹ���������������ϻ����������������ʱPaO2����60mmHg�������40%��50%��ʱPaO2 70mmHg��Ѫ�����Ͷ���85%���ϡ��λ���15ml/kg���ϣ��պ�����ʱ�������������ѹ������-20cmH2O��ͣ��30min�����������ѡ��������ٵȱ��֡�
ͣ�ú�����Ӧ���У�Ҫ����������������ر��Ǻ��������ɺ�������Ѫ����������ͣ����������ʧ������Ѫѹ����Ѫѹ�������ӿ졢��礡����겻���ȣ�Ӧ�����ָ���еͨ����ʹ��PEEP��Ӧ����ѹ����ÿ�ν���3��5cmH2O��һ����24h���ҡ�����ʹ������ͨ��ģʽ��ͣ��ǰ����ʹ��SIMVģʽ��ѵ�����ߺ��������������ʹ��������ȣ�����SIMV����Ƶ�ʣ����ﵽ����Ŀ�ġ�
(7)Һ��ͨ�����ƣ�Һ��ͨ��(liquid ventilation��LV)�ǽ�30������չ��������Һ�Է�̼��������Ϊͨ����������ARDS���¼�����������Һ����ʳ���������ͷ����ڴ����������ͨ����һ�ֻ�еͨ����ʽ��Ŀǰ���õ��Ƿ�̼������(perflucarbon��PFC)��perflubron���䷽�����������ڵ���ȫ��̼Һ��ʹ֮��ȫ�Ͳ���(Լ3ml/kg)����������к�����������ǣ���PFC�нϸߵ�Я����CO2�������ǽ�����ķ������彻��ý�飻��PFC���ܶȡ��ͱ�������������CO2�ܽ��Ըߣ����ھ������ų����������������ܽ���ή�ݵķ��ݣ������������������ʹ֮���¿��ţ���PFC����������ʹ�ϡ��������Ѫ�������طֲ�������ͨ��/ѪҺ��ֵ���������ڷ��ݼ�С�����������ų���Һ��ͨ���ɷ�Ϊȫ��Һ��ͨ���Ͳ���Һ��ͨ����Ŀǰ���õ�Һ��ͨ����ʽ�Dz���Һ��ͨ��������Һ��ͨ��������ͨ�����ϣ������豸���������㡣Ӧ��Һ��ͨ����һ����ά��PaO2��100mmHg���ϣ���PaCO2��30��45mmHg��pHֵ��7.25��7.45��������������ѹ���������١�Ŀǰ����Һ��ͨ������С���ͳ��˼��Ժ���˥�ߣ��ѷֱ�����ٴ���֤�Ρ��о���ʾ����������߷�˳Ӧ�ԣ����ƻ������ܣ�������ѹ�˷����ʣ�ͬʱ���оֲ���ֱ���������ã���ѭ������ѧӰ��С�������о���Ϊ����̼�ǽϺõķ������彻��ý�飬���з�չǰ;��ͨ��������1995�꣬Hirschl��PLV����ARDS����(����10������ͯ4����������5��)�������ڼ�ƽ������-�������Ϸ�ѹ���½�����˳Ӧ��������19����11�����(58%)�����2��12���£�δ���������ã���ʾ��PLV�������ٴ�Ӧ��ǰ����
4.��������Ѫ֢
�����Ʒ������ˣ������ڰ�����������������¹㷺Ӧ�õ�һ�����Ʒ����������ھ����˺�ĵ���Ѫ֢������CO�ж������ƻ�����������������ٵĴ�л״��������Ҫ���á�
(1)������Ũ�ȣ����Ƶ�Ũ��һ��ɷ�Ϊ��Ũ��(24%��35%)���е�Ũ��(36%��60%)����Ũ��(61%��100%)��ѹ��(2��3atm)���������Ϊ����Ѫ֢��PaCO2����ʱ���ɸ���Ũ�Ȼ��е�Ũ�������룬��ϲ��и�̼��Ѫ֢�����˥��ʱ������Ũ�Ȳ��˳���35%�������������ơ�����CO���軯����ж�����������Ũ�����������������ơ��ñǵ�������ʱ�������������������Ũ�ȣ�����Ũ��(%)��21(%)��4��������(L/min)������21%Ϊ�����е���Ũ�ȣ�4ΪAndrews������ϵ������ʾÿ���ӹ�������1L�������ߵ���Ũ�ȡ�
(2)�����ķ������ٴ��������ж��ַ����ɹ�ѡ���÷���Ϊ�ǵ��ܡ����������ֻ������п��������ڲ�ܷ�ʽ���������⣬�ϸ��ӵķ���Ϊ���ʡ�ͷ�֡�������������������Ĥʽ������(ECMO)��
�ǵ��ܻ���������ķ�������������ʣ�����Ӱ����̵���������ʳ���������Ʒ�ʽ��������Ա�������ͺ���Ƶ�ʵ�Ӱ�죬�����������Ũ�Ȳ��㶨����ʱ�������ڱ�̵���������������ߵ�������(��5L/min)���в��ʸС�������������ͨ���������ֱ߷�Ĵ�С���������������Ըı���������ı�������������Ũ�Ⱥ㶨������ͨ������Ӱ�죬����Ӱ���̵����ʳ����λ�仯����λ�����䡣�����п����Ծ����ܵIJ���������ߺ�����ͨ�����Ƹ�����ECMO��ԭ���ǽ����ߵ�ѪҺ�����������ϣ���ʱ����εĹ��ܣ����Ա���Ӧ�û�еͨ���Էε����ˡ�ECMO��δ�㷺��Ӧ�����ٴ����д��ڽ�һ���о���
(3)���ƵIJ�����Ӧ�����ж��dz�ʱ�������Ũ�������������Ҫ������Ӧ���������������봿��2��3h����������ܡ�֧������ë�˶��������Ĥ��������½���6h��ɳ��ֿ��ԡ���ʹ��֢״��24h���к����������λ������٣�1��4���ɳ��ֽ����Ժ������ѣ���˳Ӧ���½���PaO2�����Խ��ͣ�P(A-a)O2������������������ң�����������������X����Ƭ�ɳ��ַβ���Ƭ״������Ӱ������ARDS�ı��֡�Ŀǰ��Ϊ�����ж��Ļ����������ɻ������йء����ڳ�ʱ�������Ũ������PaO2���ߣ����ٴ������������ɻ�����������֯������ϵͳ�����������������֯���ˡ��̶���������Ũ�Ⱥͳ���ʱ���йء�
�������ж�������Ч�����Ʒ�����Ԥ���Ĺؼ��ǿ�����������Ũ�Ⱥ�ʱ�䡣һ����Ϊ�����ڴ��������1atm�£�������Ũ����40%�����ǰ�ȫ�ģ�������Ϊ40%��60%�����������ж�������60%�����϶��������ԡ�����ʱ�䲻�ܳ���48h�����������ó���24h��
�����Ũ��������һ��������Ӧ�Ƿ��������Էβ��š�����������Ũ��
����ʱ�����ں��д�������������Ѫ���ĵ�������ά�ַ��ݲ�����ή�ݡ���Ũ��������������������
�����ܿ����ѪҺ�У��ֲ�������ѹ�����ͣ���������Էβ��ţ�����ں�������խ�����ʱ�������Ƿ��²���
5.��ǿ������˵����� ������˰����������������ۼ�Ч�����б������������˲�����������˥���߷����ʽ�12%��������Ҳֻ��7%��������������ߣ���������˥�ߵķ����ʸߴ�62%������������20%��40%�������������ȱ���������أ�������֢��Ӧ�����ظ��ࡢ�����ӣ�������Ⱦ�Ļ���Ҳ���࣬MODS�ķ����ʸ��ߡ�
���������˺�����ˮ�ף�����������貹�����Һ�壬�����������ڴ��ಡ��Ӧ���Ʋ�Һ�����Է���Һ�շ�����ط�ˮ�ס��ٴ������ʵ���о������ϱ������������˺�������ʱ�����IJ�Һ������ָ���֯��ѪҺ����������������������ڵĸ�������ȱ����������������������µ�ȱ�����������ؼ����ض����������˺��ˮ�ķ����ͷ�չ���ٴ������е��ض����������˵IJ��ˣ��˺ã�δ��Һǰ���Ѳ������Է�ˮ�ס���Ȼ�˷�ˮ�ķ����벹Һ�ء���֮������粹Һ���Ƽ�ʱ�����ݿˣ��ܼ��ٷε�ȱ��������30%��������ͬʱ���ض��������������˹����в�Һ���ڶԷ�ˮ�����뷢չ���о��У����ְ�Parkland��ʽ��Һ�����ķ�ˮ���������ڲ���Һ������β�����Ҳδ���أ�����Һ����δ��Һ��ά�ֽϺõ�ѪҺ����״̬�������Ϊ���������˺����ڲ�Һ���ݿ�Ӧ���ǣ�ֻҪӦ�ú�����������ٷ�ˮ�����뷢չ�����ٴ������У���������������������Ա�IJ�Һ��Զδ�ﵽʵ����Ҫ���������˺�δ��Һ���ѳ������Եķ�ˮ�����������ٲ�Һ������������Һ������Ԥ����ˮ�ķ�����Hughes�۲�9���������������˵�������Ա����ά���ݿ�������������Ѫ������ѧָ��������ˮƽ��ʵ�ʲ�Һ����Ԥ������75%��110%�������о�֤ʵ���ϲ����������˵Ĵ�������˻��ߵ�ʵ����Һ�����ȵ���������˻��ߵ���Һ������15%��������������ѧ�ߵ����������ͳһ������Ӧ���Ʋ�Һ������Ӧ���������ӡ�����������Һ���������Ը����ݿˣ����ҿ�ʹ����ȱѪ���أ��Ӷ����ʹ��ˮ�ķ����뷢չ����Ȼ���ٴ�ʵ������ʱӦ���ݾ��岡���������Һ�������ܱ�֤��֯���õ�ѪҺ��עΪĿ�ġ���֮����������ˣ���Ӧ���ܼ�����ķι��ܣ����۲�������Ѫѹ�����ʡ���ʶ״̬����Ѫ�������˽����彻��������л������⣬��ҪʱӦ�������ľ���ѹָ����Һ�������ڷ�Ѫ������ʱ�б仯���������ҵ�˳Ӧ���в��죬���������˲��ˣ����ľ���ѹ�����ܷ�ӳ��ëϸѪ�ܾ�ˮѹ�����Ĺ��ܵı仯�������Ư�����ܣ����ζ���Ш��ѹ(PAWP)����PAWPλ������ֵ�ĸ���[1.3��1.6kPa(10��12mmHg)]����Ӧ���Ʋ�Һ��������ǿ��ҩ�Ϊ�˷�ֹ��Һ���࣬���ʵ����ӽ�������������
Ѫ��������ѹ�����ͷ�ëϸѪ�ܾ�ˮѹ�����ͷκ�ˮ����
������˰������������ߣ�Ӧ��ǿ���洦�����������桢�������˴��棬Ҫͨ����������ֲƤ���������ʹ֮�������ϣ����ʹ���ŧ��֢�ķ����ʡ���������ͬʱ�ڷ�������ŧ��֢����������ϰ���
6.���θ�Ⱦ �ض����������˺�ܿ첢���β���Ⱦ������ʵ����������������������еĹ��˺�6h�β����ɷ���֧���ܷ��ײ��䣬����֯��ϸ�����ɴ�104/g��24h���ֹ��ķ���֯��������105/g������ϸ����Ϊ�����һ��������פ�����Ժ����Ϊ�������Ը˾����ٴ���黹�������������˺�����β���Ⱦ�IJ�ԭ����ҽԺ�����Ⱦ�йأ���Ҫ����Ա��������פ����ҽԺ���²������Ը������Ը˾�Ϊ�������������������Ĺܵ�����ů����ʪ�����ʺ�ijЩ�������Ը˾���������ֳ�������������˺�β���Ⱦ�����ϸ��Ϊͭ�̼ٵ��߾������θ˾��Ϳ��װ˾��ȡ��桢�����������ij���ϸ������ɫ������������Ҳ���ַ������������Բ�����Ժ��Ԥ����Ⱦ��Ϊ��Ҫ��һ�н�ͨ�����IJ�������е�����ϸ�������������ԭ�������Ĺܵ�Ҫ�����������桢��������Ҫʹ֮�������ϡ�����������������ϴҺ��̵Һ���桢�����������ϸ�����������˽�ϸ���Ķ�̬�������Ѳ����β���Ⱦʱ��Ӧ�������̵Һ�������������ϴҺ�������������������ѡ�������ǿ�Ŀ����ء��Ժ�Ӧ���ݲ�ԭ���ı䶯����ʱ�������ض����������˲����˺�1����Ӧÿ����̵������1�ܺ�ÿ������2�Ρ�
���������˺�̷���Ⱦ����Сʱ�ڼ��ɷ���������˺�Ӧ��ʹ�ÿ����ء�δŪ�岡ԭ����ǰ���ɲ��ù������أ���ҪӦ�ÿ�����������β�ϸ���Dz����ܵġ����ηβ���Ⱦ����Ҫ�������������ڵķ����������ʹ���˵������ĤѸ�����ϡ���ȫ��Ӧ�ÿ������⣬Ҳ��ѡ������Կ�����ֱ��ע�������ڡ�
���θ�Ⱦ���������������˵���Ҫ��ʩ�������Էβ���Ⱦ�ߴ��Ტ���ι���˥�ߣ����ʩǡ�����������ϡ���������Ⱦ�ķ��οɸ������£�
(1)��ֹ����ٸ�Ⱦ������ϸ�Ӵ����������������ڻ����������棻����Ч������������ϴ����̵(��Ҫʱ����֧��)���������ı������Ե��������ƣ���ʪ�������������
�������ݻ�еͨ���ܵ��ij��������ȡ���������������Χ��ȫ���Ĵ��棬�������ֲ������أ���ȡ���շ�������ܺͰιܡ�
(2)��ʱ��ϡ���ȷ����Ͳ�ԭ�����ٶ�ʱ��̵����������X����Ƭ��飻������֧����飬ȡ����������Ѫ�������ݷ���������λ�羲
��ͨ���������������ȵĸ�Ⱦ�
(3)���������ƣ�������Ӧ�ù������أ����Ժ���Լ��ϸ���������п����أ�����ݲ�������ϸ��Ӧ�ÿ����ء�
7.ҩ������ ֱ����Ч�������������˵�ҩ�ﲻ�࣬�������оֲ�Ӧ���������ӻ�
����������ʵ���������ܴٽ��������������ϣ����ٴ�Ӧ��������ȷ���ۣ�ֵ�ý�һ���о���ĿǰӦ�õ�ҩ���������̷����ķ������ڣ���ȡ��Ӧ��ʩ�����������������˵ķ������Ʒdz����ӣ�ҩ��������ֻ���������ã��е���Ч���϶�������һ���о���
(1)֧�������ż���
��
�������
������Ļ����ʻ��ſ������������ø����ֹcAMP�ܱ��ʧ�ʹϸ����cAMPŨ�����ߣ��ɳ�֧����ƽ�������ٴ��ϳ���0.25g������10%
��������Һ20ml�У�����������ע��������15min��4��6h���ظ�ʹ�á�����ע��
��������������ʹ��٣�����ʧ�����ݿˣ�����������ȡ�
��������������ҩ�����ҩ����ѡ����ǿ�Ħ����弤��ҩ����2�����������Դ��ڦ����塣ͨ���˷�֧����ƽ�����Ħ�2���壬����ϸ����cAMP���������Ʒʴ�ϸ���ͷŻ�ѧ���ʣ��Ӷ�ʹ֧����ƽ�����ɳڣ������˷���ë����Һ�����á����õ���ɳ������(�洭��)�������嶡�����������(�ز�����)��������
��һ������(NO)��NO��һ�ָ߶���֬�ԡ���˥�ڶ̵�С�������ʡ�NO��Ѫ����Ƥϸ���ϳɣ��ɼ��������ỷ��ø��ʹcGMP���ӣ��Ӷ����ż��Զ���������NO��Ѫ�쵰���и��������ɿ�����֮��϶�ʧ��������������ѭ���������������ҩ��ֻ��ʹͨ���õ�����ķ�Ѫ�����ţ�����ѡ�������ŷ�Ѫ�ܡ����ܺ�֧����ƽ���������ã�����ͨ��/�������ʣ���߶������ϡ��о������������NO�����˷ζ���ѹ�ͷ�Ѫ������������֧���ܾ��Ρ���߷�˳Ӧ�ԣ����Ƶ���Ѫ֢����������Ѫ������ѭ����Ӱ�졣Robert������Ӧ�õ�Ũ��NO��������11�����������˶�ͯ���ܸ����˺���������״����δ����NO�йصIJ���֢������ע����ǣ�ֻ��С������NO�����������Ч����һ�����������(6.7��20)��10-6����������������NO����(��5000��10-6�������)����ɷ���֯���ˡ���ˮ�ס����ص�����Ѫ�쵰��Ѫ֢������������Ŀǰ���ж��ְ�ȫ�ɿ���NO����ϵͳӦ���ڻ������ٴ��о�������Ӧ��Ч�������ԣ���϶������ƴ�ʩ����ȡ�ýϺõ�Ч����
(2)��̵�����Һ�ܽ����
����̵����������̵�����ú�̼�θ�Ĥ������ȶ��ģ������Եشٽ�����������������ӣ�ʹ̵Һ��ϡ�������ڿȳ����������ֿɸ����������˺���֢��֧�����Ĥ���棬�����Ĥ���ܴ̼��ͼ�����ԡ����õ�ҩ����
�Ȼ����
�۹���
Զ־�ȡ�
���Һ�ܽ����̵Һ�������ǵ��ĺ����ϸ߿�ʹ̵Һ�����Һ�ܽ����ͨ���ֽ⡢�ƻ��ǵ��Ľṹ���ﵽ����̵Һ���ȡ�
�ȵ���ø��
�ӵ���ø���ڵ��ֽ�ø�Ƽ������ѽ��ǵ��ĵ��ײ��֣�ʹ̵Һ���Ƚ��͡���������ҩ�����ʪ��Һ����������Һ��ʹ�á�
������ά�ֽ���ֽ��ǵ��Ķ�����ά���֣�ʹ����ѽ���̵Һ���ԣ�������ø��
������ø��
�强����
�廷�����������ߵ���Ʒ��������̹���������Һ�ܽ������������֧����������ڡ��̼����ͷ�����Ƥϸ�����ڱ���������ʣ����ӽ�Һ�ٷ��ڡ�����̵Һ�����ȣ�������ë��Ƥ�Һ������书�ܣ�ʹ̵�����ӣ�̵Һϡ�ͣ����ڿȳ����ٴ��÷������˿ڷ�����30mg/�Σ�3��/d��������עΪ1.2��1.6mg/(kg��d)����2��3�θ��衣Ҳ��������Ӧ�ô��������̹(1000mg/d)��
(3)Ƥ�ʼ��أ�Ƥ�ʼ��س������Ի���֧���ܾ����⣬��Ƥ�ʼ��ػ������ƺͽ����ϸ�����������ͼ����Ľ���ʣ�����ѪС��������Ԥ��Ѫ˨�γɼ�Ѫ�ܻ��������ͷš��ٽ��α���������ʺϳɣ��ȶ�ϸ����Ѫ����Ƥϸ������ø��Ĥ��������ά���̶ȣ�����Ѫ��ͨ�ԣ�������֢��Ӧ���Ĥˮ�ס���ʵ��֤��Ӧ�ô�����������������������������˶�����Ч�����������˰���֧���ܾ��γ����������߷�ˮ�ף�����
�������������������ҩ��Ȳ��ܻ���ʱ��������ʹ����Ƥ�ʼ���ҩ�������Ƥ�ʼ��ؿ����������ϸ�������������ڿ��Ƹ�Ⱦ���е�ʵ��֤���˺�Ѫ���������ʺͲ����ʾ����ߡ�������������˲��˳���ͳ���Ӧ��Ƥ�ʼ��أ�ֻ�в������ط�ˮ��֧���ܾ���ʱ������Ӧ�ô����Ƥ�ʼ��أ�������Ч��һ����ü�������(��ǿ������)30mg/kg���������2��4mg/kg����100ml������ˮ�о������룬4��6Сʱ�ظ�1�Σ���Чʱ��2
���������Ӧ�ã���Ч��ͣ�ã�Ӧ���ⳤ��Ӧ�á�
(4)��Ƥ�ʴ����ҩ���Ƥ�ʴ����ҩ���Ҫ����ǰ������(PG)��л��֬����ø�ͻ�����øͨ·���Ƽ����粼���(ibuprofen)����������(����ʹ)��
���ȷ�����(
����������meclofenamate)�ȣ���Ҫ�ǶԿ�Ѫ˨�غͰ���ϩ�ķ�Ѫ���������ã��Ӷ����ͷζ���ѹ��Ѫ�����ˮ�������ָ�������V/Q��ֵ�������Ĺ��ܡ����ڷ��֣�ͪ�������ΪѪ˨�غϳ�ø���Ƽ�������Ѫ˨�ص����ɡ�����ҩ���������ã�����Ч���϶���δ���ƹ㡣
(5)���������������ɻ������������˷���������Ҫ���ã����������Ӧ�ÿ��������������á������ɻ��������3�ࣺ����������ø����SOD��CAT�����Ĺ�����ø�ȣ���ˮ���Եͷ��������ɻ��������������ʴ��������ĺ�N-����������ȣ��۵ͷ�����ˮ�������ɻ����������
ȥ�����Ƚ������ϼ���������������������ά����E��C�ȡ�
(6)Ѫ��������ҩ�����ҩ�������ŷ�Ѫ�ܣ����ͷ�Ѫ����������Ҳ����������Ѫ�ܣ��Ӵ���ڼ����ܷ�����Ӧ��ʱӦ���������ס�Ŀǰ�ڹ���Ӧ�ý϶����ɽݹ�м�������У����ఢ��Ʒ�ṹ������ϵ�����M���壬���СѪ�ܾ��Σ�����V/Q��ֵ�����PaO2��������֯DO2����Ӽ������ɻ��IJ�����ʹ�κ�ȫ����֯���˵��Լ��������PMN��ѪС��ۼ������ٷ�Ѫ˨���γɣ����ȶ���ø��Ĥ��������ø��ø�Է���֯�����ˡ�
Ӧ��ʱӦע�⣺�پ���Ӧ�ã�������ARDS����Ѫ�����������йأ����������˹���һ����10��20mg��ÿ6Сʱ����1�Ρ�������ƺ����������ͣ�ã�����Ѫ�ܽ�һ�����ţ�����V/Q��ֵʧ�⡣
��������ǰ������E�ߣ��ܽ��ͷΡ���ѭ��Ѫ���������������������PaO2�Լ���֯DO2������ȡ��ʹ������������ơ���Ҳ�з���PGE1��ʹ��֢����PMN���ӣ����ط������ߡ�
(7)�α����������(PS)��������ƣ����������˺�α���������ʼ��٣������½����Ƿ�ή�ݵ���Ҫԭ�������Ƿ���Ӧ�ô���Һ���ϴ������PS���Ӽ��١���Դ��PS��������ƿ�����߷����л��Ե�PS����������������
Ѫ������PS�������ã�����PSǰ�����ʺϳɱ���
��֬������������ºϳɵ�PS���ڣ��������˷λָ���Դ��PS�Ĵ�л���л����ĸ������á�����ʵ��֤���������������������˺�����Դ��PS��������������ƣ��ܼ���̷�����֢��Ӧ��ͨ�Է�ˮ�ף��ָ���Դ��PSϵͳ�Ĺ��ܻ��ԣ����������ƺ������ܣ���߷�˳Ӧ�ԣ����ͷη��������Ƶ���Ѫ֢�ĺý����ֹ����˥�ߣ��������ڲ����ʡ�
ĿǰӦ�õ���Դ��PS��ͨ��
��֬�ɷֺϳɵĺʹӶ��������ȡ��PS���֡���ҩ��ʽ�������ڵ��롢���������֧���ܾ�������ע��ȡ�ÿ�����Ϊ100mg/kg��������������������˻��ߣ������ڵ������α���������ʣ�ʹPaO
2���ߣ���˳Ӧ�����ӣ����ݶ���������ơ�
(8)�������ƣ����������˵����������Ĥ��֯�������䣬�������������ɼ̷���Ⱦ�ͷβ��š��ڳ������̵��������ϴ�ȴ�ʩЧ������ʱ���ɽ�����ά֧���ܾ���֧���ܷ��ݹ�ϴ��(BLA)����������������ڵĻ�����֯��̵Һ��
֧���ܾ������ϴ��λ��Ҷ����֧���ܿ����ڣ�ע��2%�����3��5ml�ֲ���������ֱ����ǯ������Ļ�����֯������֧���ܾ��������������ϵ�����֧����Զ�ˣ�ע��37��������ˮ25��50ml��1.5%̼��������Һ10��25ml�����ӹ�ϴҺ�ռ����͵綯����������50��80mmHg�ĸ�ѹ���չ�ϴҺ��������ζ������ڷ����������Ч�������ͳ�ϴ��Һ�������ɴ�100��200ml��
����
BAL�����У�Ӧ���й۲컼�ߵ��ĵ��Ѫ�����Ͷȣ������������������ضȺ���˥������
BALʱ��Ӧ�����еͨ����������ͨ�ܲ�����ά֧���ܾ������ڲ���ǰ15min�Ͳ��������н�������Ũ�������100%���β����ظ�Ⱦʱ�����ھ��¾ֲ�ע�뿹���ء�
(9)���ڲ���֢�Ĵ�������������������������ż����������Ĥ����������������խ��������Σ����������Ҫʱ����CT��M
RI��ϻ����ϣ�����ά֧���ܾ��������������Ѽ���Ͻ�����֧��֧�����ܣ���ֹ����������



 ���в�ѧ
���в�ѧ
 ����
����

 ��������
��������

 �ٴ�����
�ٴ�����
 ����֢
����֢
 ʵ���Ҽ��
ʵ���Ҽ��
 �����������
�����������
 ���
���
 �������
�������
 ����
����
 Ԥ��
Ԥ��
 Ԥ��
Ԥ��